Intake
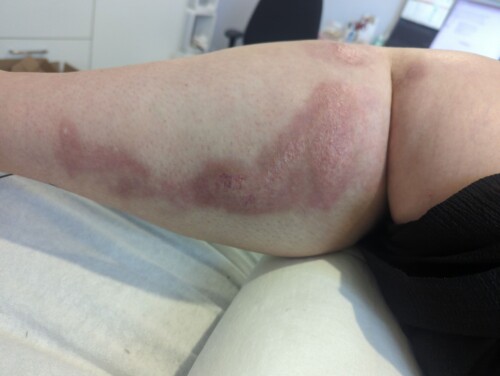
De 30-jarige patiënte presenteerde zich met een hypertrofisch litteken op het rechteronderbeen, ontstaan na een thermisch trauma met wasbenzine, ongeveer twee maanden vóór het moment van intake. Het litteken liep van de laterale knieholte tot aan de enkel en had een gemiddelde breedte van circa vijf centimeter. De huid was bij de intake volledig gesloten en stabiel. Haar hulpvraag richtte zich op het verminderen van het trekkende gevoel en de jeuk, en op verbetering van het uiterlijk van het litteken. Zij gaf aan dat het litteken haar dagelijks hinderde bij bukken, douchen en bewegen en dat het confronterend bleef om ernaar te kijken.
Bij inspectie werd een erythemateus, deels verheven litteken gezien met een glanzend en onregelmatig oppervlak (zie afbeelding 1). Palpatie liet verhoogde stugheid en verminderde weefselmobiliteit zien, met duidelijke spanning bij tractie in craniale richting, passend bij verkleving van het littekenweefsel. Analyse liet zien dat rek en beweging een trekkend en gespannen gevoel provoceerden in de laterale onderbeenregio, dat in rust afnam. De klachten waren ontstaan na het thermisch trauma en beperkten met name het bukken. Op basis van anamnese en lichamelijk onderzoek werd de huidtherapeutische diagnose gesteld: een hypertrofisch brandwondenlitteken met functionele beperkingen. Het behandelplan richtte zich op het verminderen van stugheid en spanning, het verbeteren van weefselmobiliteit, het verminderen van jeuk en het vergroten van de functionele belastbaarheid.
Methode
De behandeling bestaat uit microneedling met een Dermapen (12-naalds cartridge). Hiervoor werd gekozen omdat percutaneous collagen induction-therapie via gecontroleerde micro-perforaties collageenremodellering stimuleert en kan bijdragen aan verbetering van littekenkwaliteit bij brandwondlittekens (Aust et al., 2010). We startten met een naalddiepte van 0,75 mm. om de weefselreactie te beoordelen en bouwden dit in de daaropvolgende behandelingen op tot 1,25 mm. om dieper gelegen littekenstructuren te stimuleren. Gedurende de stageperiode van 20 weken werden er drie behandelingen microneedling uitgevoerd met een interval van zes weken.
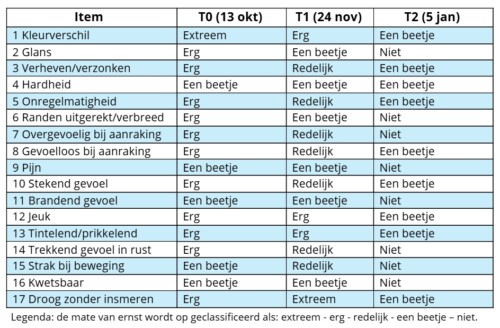
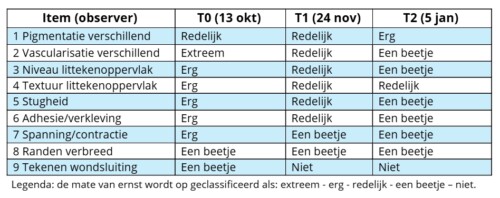
Tijdens de behandelingen werd het litteken opgedeeld in drie zones en per zone in drie passes behandeld, waarbij puntbloedinkjes als klinisch eindpunt werden aangehouden. In verband met een tragere doorbloeding in het onderbeen, werd een korte pauze ingelast om een vertraagde reactie waar te nemen. Vanaf de intake (T0) werd bij ieder meetmoment de Patient and Observer Scar Assessment Scale (POSAS) 3.0 afgenomen om het littekenbeloop systematisch te volgen (Draaijers et al., 2004; van der Wal et al., 2012). Bij elk meetmoment werd zowel de observer- als de patiëntscale ingevuld om veranderingen in littekenkenmerken en ervaren klachten te volgen. De uitkomsten van de POSAS-metingen werden per meetmoment geregistreerd en geanalyseerd om het beloop van het litteken gedurende het behandeltraject inzichtelijk te maken.
Resultaten
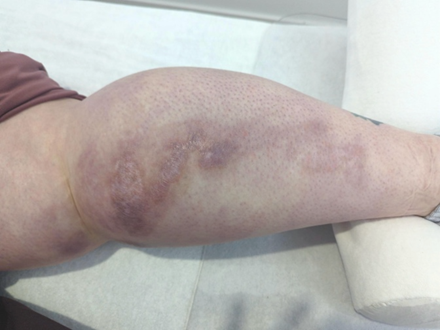
Over de verschillende meetmomenten liet zowel de observerscale als de patiëntscale een duidelijke verbetering zien, met name op het gebied van vascularisatie, hoogte van het litteken, stugheid en spanning/contractie (zie tabel 1a en 1b). De afname in vascularisatie weerspiegelde een zichtbare vermindering van roodheid gedurende het behandeltraject. Daarnaast namen de stugheid en spanning van het litteken af, wat klinisch correspondeerde met een toegenomen soepelheid en mobiliteit van het weefsel bij palpatie.
Ook adhesies namen ten opzichte van de beginsituatie af en bleven gedurende het traject verbeterd, ondanks een licht fluctuerend beloop. Dit kan klinisch worden verklaard doordat littekenweefsel onder invloed van behandeling en dagelijkse belasting continu adapteert.
Ten aanzien van pigmentatie werd een verschuiving gezien van hypopigmentatie naar meer hyperpigmentatie. Hoewel dit resulteerde in een groter pigmentatiecontrast, kan deze verandering worden verklaard door heractivatie van melanocyten in het littekengebied en past dit binnen het natuurlijke proces van littekenremodellering.
Na deze behandelfase werd in overleg met de patiënte een zomerstop ingepland. Het doel hiervan was om de huid de ruimte te geven om te herstellen en het natuurlijke remodelleringsproces te laten plaatsvinden zonder nieuwe therapeutische prikkels. In het najaar van 2026 zal worden geëvalueerd in hoeverre deze herstelfase heeft bijgedragen aan verdere verbetering van soepelheid, kleur en spanning van het litteken.
De bevindingen op de observerscale sloten aan bij de ervaringen van de patiënte. Zij merkte dat het trekkende gevoel geleidelijk afnam en uiteindelijk verdween, waardoor bukken en dagelijkse activiteiten weer zonder hinder mogelijk waren. Ook de jeuk nam af en het litteken voelde soepeler aan. Daarnaast gaf zij aan dat het litteken minder aanwezig was in haar dagelijks leven en dat de zichtbare verbetering haar verwachtingen overtrof.
De emotionele beleving verschoof gedurende het traject van confrontatie naar acceptatie. Waar het litteken aanvankelijk herinneringen aan het ongeval opriep, gaf zij later aan het te hebben geaccepteerd en zelfs te gebruiken als leermoment voor haar zoontje rondom veiligheid. Tegelijk bleef er alertheid bestaan in situaties met vuur of brandbare stoffen, wat de blijvende impact van het trauma onderstreept. Deze ontwikkeling benadrukt dat littekenbehandeling niet alleen gericht is op weefselherstel, maar ook raakt aan verwerking en zelfvertrouwen.
Patiëntgerichte aanpak
Omdat deze evaluatie plaatsvond binnen een individuele zorgevaluatie in het kader van mijn afstudeeropdracht, ligt de nadruk op klinische relevantie in plaats van statistische significantie. In deze casus sluiten de afname van klachten, de verbeterde functionele belastbaarheid en de positieve patiëntervaring aan bij een klinisch relevante verbetering.
Lessen
Deze casus onderstreept hoe belangrijk het is om bij hypertrofische brandwondenlittekens verder te kijken dan alleen het litteken zelf. Een geïntegreerde, patiëntgerichte aanpak maakt het verschil, juist omdat klachten, functioneren en beleving nauw met elkaar verweven zijn. Het systematisch meten met de POSAS 3.0 helpt om veranderingen objectief te volgen en het klinisch redeneren te onderbouwen, terwijl het actief betrekken van de patiënt bij het behandelproces meer inzicht geeft in wat voor haar daadwerkelijk van betekenis is in het dagelijks leven.
Daarnaast laat deze casus zien hoe waardevol een stageperiode kan zijn binnen de huidtherapeutische praktijk. Onder supervisie van een ervaren huidtherapeut krijgen studenten de ruimte om behandelingen uit te voeren, keuzes te onderbouwen en resultaten te evalueren. Deze combinatie van verantwoordelijkheid en begeleiding draagt bij aan het ontwikkelen van klinisch redeneren, samenwerking en patiëntgerichte zorg. Dit zijn vaardigheden die direct toepasbaar zijn in de dagelijkse praktijk. Voor mij als stagiaire bood dit traject een waardevol inzicht: effectieve littekenzorg bestaat niet alleen uit het toepassen van interventies, maar ook uit het bewust inlassen van herstelmomenten waarin het lichaam de tijd krijgt om, na een gerichte therapeutische prikkel, zijn eigen remodelleringsprocessen te laten plaatsvinden.
Als tip voor huidtherapeuten: plastificeer de POSAS zodat dit je die kunt invullen met een uitwisbare stift. Na inscannen en toevoegen aan het dossier kan het formulier met alcohol worden gereinigd en opnieuw worden gebruikt. Naast de papieren versie kan ook de digitale versie gebruikt worden voor het gemak.
Literatuurlijst
- Aust, M. C., Knobloch, K., Reimers, K., Redeker, J., Ipaktchi, R., Altintas, M. A., & Vogt, P. M. (2010). Percutaneous collagen induction therapy: An alternative treatment for burn scars. Burns, 36(6), 836–843. https://doi.org/10.1016/j.burns.2009.11.014
- Draaijers, L. J., Tempelman, F. R., Botman, Y. A., Tuinebreijer, W. E., Middelkoop, E., Kreis, R. W., & van Zuijlen, P. P. M. (2004). The patient and observer scar assessment scale: A reliable and feasible tool for scar evaluation. Plastic and Reconstructive Surgery, 113(7), 1960–1965. https://doi.org/10.1097/01.PRS.0000122207.28773.56
- Van der Wal, M. B. A., Tuinebreijer, W. E., Bloemen, M. C. T., Verhaegen, P. D. H. M., Middelkoop, E., & van Zuijlen, P. P. M. (2012). Rasch analysis of the Patient and Observer Scar Assessment Scale (POSAS) in burn scars. Quality of Life Research, 21(1), 13–23. https://doi.org/10.1007/s11136-011-9924-5
Disclaimer
De auteur, Guusje van de Ven, verklaart het volledige auteursrecht op haar werk te bezitten. Lees de volledige disclaimer.