- Algemene inleiding
- Achtergrond
- Huidtherapeutische zorgverlening
- Organisatie van zorg
-
Referenties
- Bijlagen
Deze samenvatting bevat de uitgangsvragen en de aanbevelingen uit de NVH-Zorgmodule Psoriasis.
Huidtherapeutische zorgverlening
Uitgangsvraag
Hoe wordt begeleiding, educatie en advies bij psoriasis door de huidtherapeut uitgevoerd?
Aanbevelingen
- Breng de hulpvraag van de patiënt in kaart en pas hier het begeleidingsplan op aan.
- Vraag de patiënt op welke plekken hij/zij last heeft van (psoriasis)plekken.
- Begeleid de patiënt bij het toepassen van huidzorg die bijdraagt aan de vermindering van psoriasisklachten:
- Geef uitleg over de uitlokkende factoren.
- Bied begeleiding bij het gebruik van indifferente middelen, topicale corticosteroïdzalven, vitamine-D-analogen of een ontschilferingsmiddel.
- Leg aan de patiënt uit dat gebruik van basiszalven essentieel is voor het onderhoud van een gezonde huidbarrière.
- Geef informatie over de werking en juiste gebruik van corticosteroïdzalven, met aandacht voor corticofobie.
- Zoek samen met de patiënt naar het meest geschikte smeerbeleid.
- Geef huidverzorgingsadviezen, afgestemd op de behoefte van de patiënt.
- Evalueer tijdens het vervolgconsult de huid en beoordeel of er verbetering is van de klachten.
- Zorg ervoor dat de patiënt zich gehoord en veilig voelt om over de psychologische klachten van de ziekte te kunnen praten en adviseer, indien nodig, om terug te gaan naar de verwijzer wanneer er behoefte is aan meer ondersteuning op dit gebied.
Organisatie van zorg
Uitgangsvraag
Hoe dient de huidtherapeutische begeleiding voor mensen met psoriasis georganiseerd te worden?
Aanbevelingen
- Houd rekening met de stepped care benadering.
- Stel de benodigde zorg vast op basis van het zorgprofiel.
- Geef als huidtherapeut terugkoppeling aan de verwijzer over de progressie.
- Adviseer de patiënt contact op te nemen met de verwijzer indien zowel de patiënt als de huidtherapeut gezamenlijk besluiten dat er onvoldoende verbetering is.
- Zoek de samenwerking met de zorgverleners zoals de huisarts, openbaar apotheker, jeugdarts, verpleegkundige/VS en dermatoloog/PA in de regio.
Algemene inleiding
Psoriasis is een veelvoorkomende, niet-besmettelijke chronische aandoening die zich manifesteert op de huid en soms in de gewrichten. Het verloop van psoriasis varieert sterk, met periodes van verbetering en verergering. Psoriasis kan een grote impact hebben op het dagelijks leven, met zowel fysieke klachten zoals jeuk, pijn en schilfering, als psychische klachten. Patiënten met psoriasis kunnen daardoor een sterk verminderde kwaliteit van leven ervaren, vergelijkbaar met die van patiënten met diabetes mellitus, hart- en vaatziekten en depressie (Rapp, 1999).
Er bestaan verschillende behandelingen voor psoriasis zoals topicale therapieën als ook systemische therapieën en lichttherapie. Patiënten met psoriasis hebben, ongeacht welke behandeling zij ontvangen, behoefte aan persoonsgerichte begeleiding, educatie en advies over hun huid, de aandoening en het toepassen van topicale (differente en indifferente) middelen.
Afhankelijk van de behandeling kan de hulpvraag op dit vlak verschillen. De huidtherapeut is onderdeel van het team van zorgverleners bij psoriasis. Deze NVH-Zorgmodule beschrijft welke begeleiding, educatie en advies de huidtherapeut dient te geven aan patiënten met psoriasis om te voorzien in de voorlichtingsbehoeften van deze groep patiënten. Dit met als doel een bijdrage te leveren aan het zelfmanagement van de patiënt. De huidtherapeut kan hierin een belangrijke rol spelen door de patiënt te ondersteunen bij het onder controle houden van de klachten.
Doel
Met deze NVH-Zorgmodule wordt beoogd om de zorg die huidtherapeuten geven 1) te standaardiseren, 2) te baseren op wetenschappelijk bewezen effectiviteit en ervaringen van zorgverleners en zorggebruikers, en 3) aan te laten sluiten bij de zorg van andere zorgverleners. Hiermee wordt beoogd om de kwaliteit van zorg te verbeteren door praktijkvariatie te verminderen en de kwaliteit van leven van de patiënten te bevorderen.
Een belangrijk aspect van de zorgmodule is het bevorderen van zelfmanagement bij patiënten en hun verzorgers/naasten. Dit kan worden bereikt door hen de juiste kennis en vaardigheden aan te reiken, wat bijdraagt aan een hogere kwaliteit van leven. Bovendien kan dit de druk op zorgverleners verminderen en op lange termijn leiden tot een afname van zorgvraag en zorgkosten.
De zorgmodule is primair geschreven om te waarborgen dat huidtherapeuten goede en efficiënte zorg leveren aan psoriasispatiënten. Voor huidtherapeuten schept de zorgmodule een duidelijk kader met betrekking tot taken en verantwoordelijkheden. Daarmee kan deze zorgmodule bij vergoeding ook fungeren als inkoop- en evaluerend kader voor zorgverzekeraars en betrokken toezichthoudende partijen.
Wat is een NVH-Zorgmodule?
Voor veel huid(gerelateerde)aandoeningen zijn al richtlijnen ontwikkeld door de wetenschappelijke verenigingen zoals de huisartsen, dermatologen en oncologen. Deze bevatten de laatste stand van wetenschap maar zijn niet direct één op één implementeerbaar voor het huidtherapeutisch handelen. De NVH-Zorgmodules scheppen voor de patiënt, huidtherapeut en overige betrokken zorgverleners een duidelijk kader met betrekking tot taken en verantwoordelijkheden van de huidtherapeut binnen de te leveren zorg.
Doelgroep
Deze zorgmodule heeft betrekking op het handelen van huidtherapeuten die kinderen en/of volwassenen met psoriasis begeleiden en educatie bieden.
Afbakening van de zorgmodule
De zorgmodule heeft betrekking op de begeleiding en educatie van kinderen (en hun wettelijk vertegenwoordigers) en volwassenen met psoriasis.
De zorgmodule sluit aan op de volgende kwaliteitsstandaarden:
- NHG-standaard Psoriasis 2023
- NVDV richtlijn Psoriasis 2024
Totstandkoming van de zorgmodule
De zorgmodule is opgesteld door een multidisciplinaire werkgroep met vertegenwoordigers van de NVDV, NVH, V&VN, Vereniging Arts en Leefstijl, KNMP, Pharos en de patiëntenvereniging Psoriasispatiënten Nederland, VMCE en Huid Nederland.
Tijdens de ontwikkeling zijn de stappen van de ‘AQUA leidraad 2021’ (AQUA advies- en expertgroep 2021) gevolgd. In deze zorgmodule is geen onderzoek gedaan naar de nauwkeurigheid van diagnostiek of de effectiviteit van therapie. De diagnose wordt gesteld door een arts en ook de therapie wordt door een arts ingezet. De overwegingen die de aanbevelingen in deze zorgmodule onderbouwen, zijn gestructureerd volgens het evidence-to-decision framework van GRADE. In het verantwoordingsdocument wordt beschreven hoe deze zorgmodule tot stand is gekomen.
Leeswijzer
Deze NVH-Zorgmodule is als volgt opgebouwd. In het eerste hoofdstuk wordt informatie gegeven over de aandoening. In de daaropvolgende hoofdstukken wordt de huidtherapeutische zorg beschreven. In deze hoofdstukken zijn de uitgangsvragen die door de werkgroep zijn opgesteld verwerkt en vertaald naar het huidtherapeutisch handelen.
Achtergrond
Inleiding
Psoriasis is een veelvoorkomende, chronische inflammatoire immunologische aandoening, die zich uit in de huid of gewrichten (WHO, 2016). De term “psore” in het Grieks betekent “schub”. De aandoening kenmerkt zich door scherp begrensde rode verheven plekken die bedekt zijn met dikke schubachtige schilfers. Psoriasisplekken kunnen jeuken en pijnlijk zijn en de huid kan barsten of bloeden. Ongeveer een kwart van de patiënten met psoriasis krijgt ook gewrichtsklachten. 25-50% van de mensen met psoriasis aan de huid krijgt ook nagelpsoriasis. Deze laatste vorm kan ook apart voorkomen.
Er zijn veel soorten psoriasis waarvan de meest voorkomend psoriasis vulgaris (vulgaris = algemeen) is. Deze vorm van psoriasis uit zich in rode, zilverwitte schilferende plekken die overal op het lichaam kunnen voorkomen. Net als constitutioneel eczeem heeft psoriasis bepaalde voorkeursplaatsen: het behaarde hoofd, de strekzijden van ellebogen en knieën, de stuit, en de romp. Kenmerkend is dat de plekken min of meer symmetrisch op het lichaam voorkomen. Soms is bij een beginnend psoriasis-plekje de schilfering minder opvallend en een beetje gelig. Wanneer er met een nagel over het plekje wordt gekrabd, wordt de schilfering duidelijker zichtbaar en wit. Dit verschijnsel wordt ook wel ‘het kaarsvetfenomeen’ genoemd. Psoriasis is niet altijd continu aanwezig; er kunnen ook rustige periodes zijn, waarbij de plekken wegtrekken of zelfs grotendeels ontbreken.
Men onderscheidt verschillende vormen van psoriasis, gebaseerd op de locatie en morfologie:
- Psoriasis vulgaris
De meest voorkomende vorm van psoriasis, gekenmerkt door grote symmetrische plakkaten van rode, schilferende huid. Deze plekken komen vaak voor op de strekzijden van de ellebogen en knieën, de romp, de stuit en de behaarde hoofdhuid. - Psoriasis capitis
Rode, verheven plaques bedekt door zilverwitte schilfers op de behaarde hoofdhuid, vaak langs de (voorste) haargrenzen, in de nek, bij de oren en de slapen. Patiënten kunnen veel jeuk ervaren en last hebben van veel schilfers. - Psoriasis guttata
Een acute uitbarsting van psoriasis in de vorm van talloze kleine, ronde, rood schilferende bultjes of vlekjes op de rond en ledematen. Deze vorm kan plotseling ontstaan, vaak uitgelokt door een keel- of luchtweginfectie met groep A beta-hemolytische streptokokken. Deze vorm komt vaker voor bij kinderen en jongvolwassenen en kan vanzelf verdwijnen, maar kan ook het begin zijn van psoriasis vulgaris. - Psoriasis inversa
Dit betekent ‘omgekeerde’ psoriasis. Bij deze vorm is er geen sprake van een ander soort psoriasis, maar van ‘gewone’ psoriasis op lastige plaatsen. Komt voor in de lichaamsplooien, zoals oksels, liezen, onder en tussen de borsten, in de bilplooi en rond de navel. Het kan ook achter de oorschelpen en op de geslachtsdelen voorkomen. - Psoriasis unguium
Nagelpsoriasis (NP) komt bij veel psoriasis patiënten voor. De symptomen zijn o.a. verdikking van de nagel (subunguale hyperkeratose), loslating van de nagel (distale onycholyse), bruine verkleuringen (olievlekfenomeen), putjes in de nagelplaat, splinterbloedingen en nagelwal-ontsteking (paronychia). Dit kan zowel bij vinger- als teennagels voorkomen. Prevalentie van NP in kinderen met psoriasis is significant lager dan bij volwassen. In 5-10% van de patiënten met psoriasis is NP de enige uiting. NP kan voorafgaan aan het optreden van de kenmerkende huidafwijkingen (psoriasis vulgaris). De invloed van NP op de kwaliteit van leven is groot. NP wordt als meer belastend en beperkend ervaren dan elders op de huid. NP wordt algemeen erkend als moeilijk te behandelen. - Psoriasis palmoplantaris
Komt voor aan de handen en voeten. Er is naast psoriasis palmoplantaris ook psoriasis pustolosis palmoplantaris (ziekte van Andrews-Barber), waarbij er naast de verdikking van de huid veel pustels ontstaan op de handpalmen en voetzolen. - Psoriasis pustulosa
Een relatief zeldzame vorm van psoriasis met steriele pustels die kunnen samenvloeien. Er ontstaat pus doordat veel ontstekingscellen tegelijk doodgaan en zich ophopen. Deze vorm komt zowel lokaal (met name op handpalmen en voetzolen) als gegeneraliseerd voor, in het laatste geval soms gepaard gaand met koorts, algehele malaise, gewrichtsklachten en hoofdpijn. - Artritis psoriatica
Een ontsteking van de gewrichten of peesaanhechtingen. Artritis psoriatica kan voorkomen in combinatie met psoriasis. Maar niet iedere patiënt met psoriasis krijgt artritis psoriatica. Kenmerkend zijn pijn en zwelling van de gewrichten, ochtendstijfheid en verdikkingen van de vingers. De klachten zijn asymmetrisch aanwezig. Artritis psoriatica is een andere aandoening dan reumatische artritis, waar het nogal eens mee verward wordt. - Erythrodermie
Een zeldzame, ernstige vorm van psoriasis, die zich manifesteert als een uitgebreide roodheid over het gehele lichaam, al dan niet gepaard gaand met schilfering. Door de omvang van de ontsteking verliest het lichaam veel vocht en warmte, wat levensbedreigend kan zijn.
De ernst van psoriasis wordt bepaald op basis van de uitgebreidheid van de huidafwijkingen als de invloed op de kwaliteit van leven een rol.
Impact op kwaliteit van leven
De impact van psoriasis op de kwaliteit van leven varieert sterk en hangt vooral af van waar de ziekte zich manifesteert. De zichtbaarheid van de aandoening, de jeuk die leidt tot veel krabben, en de reacties van anderen kunnen ervoor zorgen dat mensen zich schamen. Tijdens opvlammingen trekken zij zich vaak terug uit het dagelijks leven. Bovendien kan jeuk, die de nachtrust verstoort, het dagelijks functioneren negatief beïnvloeden. De richtlijn Psoriasis van de NVDV zegt het volgende over de impact van psoriasis op de kwaliteit van leven:
- Psoriasis kan gepaard gaan met forse psychosociale klachten en negatieve impact op de kwaliteit van leven. De kwaliteit van leven bij patiënten met psoriasis is vergelijkbaar met de kwaliteit van leven van mensen die lijden aan aandoeningen als kanker, diabetes en depressie.
- Psoriasis beïnvloedt alle aspecten van kwaliteit van leven, waaronder het lichamelijk, psychisch, sociaal, seksueel, en arbeidsgerelateerd functioneren. De ervaren kwaliteit van leven correleert niet één-op-één met ziekte-ernst zoals vaak door de arts wordt ingeschat.
- Psoriasispatiënten rapporteren lichamelijk ongemak, verminderd emotioneel functioneren, negatief lichamelijk zelfbeeld en beperkingen in dagelijkse activiteiten, sociale contacten en werk. Ook was ernstigere mate van psoriasis geassocieerd met een verminderde kwaliteit van leven. Uit een studie onder 492 patiënten met chronische huidaandoeningen (waaronder atopisch eczeem en psoriasis) werd een prevalentie van jeuk en vermoeidheid van 50% gevonden, waarvan 25% in ernstige mate.
Prevalentie en incidentie
Naar schatting lijdt ruim 2,4% van de Nederlandse bevolking aan psoriasis (CBS, 2015), wat anno 2024 neerkomt op zo’n 420.000 mensen. Psoriasis kan zich op elke leeftijd openbaren, maar komt zelden voor bij zuigelingen. Vaak manifesteren de eerste verschijnselen zich tussen de 16 en 22 jaar of tussen de 50 en 60 jaar. Het komt bij mannen en vrouwen even vaak voor.
Pathofysiologie
De huid vernieuwt voortdurend en oude huidcellen worden vervangen door nieuwe. De opperhuid bestaat uit kleine huidcelen die langzaam afsterven en afschilferen. Normaal merken we hier niets van. Maar bij psoriasis is de huidcelvervanging aanzienlijk versneld. In plaats van de gebruikelijke 21-28 dagen, worden de nieuwe huidcellen bij psoriasis in slechts 4-5 dagen geproduceerd. Daardoor hopen de ’onvolwassen’ cellen zich op aan het huidoppervlak en ontstaan de typische rode en schilferende plekken. Er zijn aanwijzingen dat ontstekingsprocessen een rol spelen bij zowel het ontstaan als het aanhouden van huidafwijkingen bij psoriasis. De precieze oorzaak van de versnelde celgroei bij psoriasis is nog onbekend (NVDV, ‘Vragen over psoriasis’).
Erfelijke factoren
De exacte oorzaak van de ontsteking bij psoriasis is nog niet volledig bekend. Wel is het duidelijk dat genetische factoren bijdragen aan de ontwikkeling van de aandoening. Als één ouder psoriasis heeft, is de kans ongeveer 10% dat het kind ook psoriasis ontwikkelt. Als beide ouders psoriasis hebben, stijgt deze kans naar ongeveer 50%. De psoriasis hoeft niet altijd al geopenbaard te zijn bij de ouders.
Omgevingsfactoren
Psoriasis kan worden beïnvloed door een reeks factoren die de aandoening kunnen uitlokken of verergeren, deze factoren worden triggers genoemd. Deze triggers zijn een belangrijk onderwerp tijdens de huidtherapeutische begeleiding.Belangrijke triggers zijn onder meer:
- Huidtrauma
Psoriasis kan verergeren door huidtrauma’s, zoals schaafplekken, brandwonden, tatoeages, ontharen met was, en operatiewonden. Dit fenomeen, bekend als het Koebner-fenomeen, kan leiden tot nieuwe psoriasisplekken op de plaats van het trauma. Ook krabben aan de huid kan nieuwe streepvormige psoriasisplekken uitlokken. - Psychische spanningen
Emotionele en psychologische stress kan bijdragen aan een opvlamming van symptomen en de ziekte verergeren. - Infecties
Infecties, met name keel- en luchtweginfecties kunnen een verergering van psoriasis veroorzaken. Andere infecties kunnen ook bijdragen aan het openbaren of verergeren van psoriasis. Na het herstel van de infectie verdwijnt de psoriasis vaak weer.
Medicijnen
Ook sommige geneesmiddelen (o.a. lithium, β-blokkers, RAS-remmers, terbinafine, antimalariamiddelen of NSAID’s) lijken een rol te spelen in de inductie of verergering van psoriasis. - Leefstijlfactoren
Leefstijlfactoren kunnen ook een belangrijke rol spelen bij psoriasis en de verergering van psoriasisklachten, zoals alcoholgebruik en roken. Er zijn ook andere factoren die van invloed kunnen zijn. Zie voor meer informatie: psoriasispatientennederland.nl.
Zonlicht en een warm klimaat hebben vaak een gunstig effect op psoriasis. Veel mensen ervaren een vermindering van symptomen na blootstelling aan zonlicht tijdens een zomervakantie. Echter kan de huid blootstellen aan de zon voor mensen met psoriasis gepaard gaan met een gevoel van schaamte waardoor dit niet altijd lukt.
Behandeling
Er bestaan verschillende behandelingen voor psoriasis, zoals topicale therapieën en systemische therapieën. Bij de keuze van de behandeling wordt door de behandelaar het stepped care principe gevolgd. Dit houdt in dat zorg bestaat uit een aantal stappen, waarbij de minst intensieve/invasieve behandeling als eerste wordt gekozen. Als deze niet tot significante verbetering leidt, wordt verdergegaan met de volgende, intensievere stap. De behoefte van de patiënt moet goed in beeld worden gebracht en de behandeling dient hierop afgestemd te worden. Het is niet de bedoeling om alle stappen af te lopen, maar juist om met zo weinig mogelijk stappen resultaat te boeken: het zo snel en veel mogelijk opheffen van de verschijnselen van de psoriasis. Voor de meest recente informatie over de behandeling psoriasis kan gekeken worden op richtlijnendatabase.nl.
Afhankelijk van de behandeling kan de hulpvraag op dit vlak verschillen. De huidtherapeut is onderdeel van het team van zorgverleners bij psoriasis. Deze NVH-Zorgmodule beschrijft welke begeleiding, educatie en advies de huidtherapeut dient te geven aan patiënten met psoriasis om te voorzien in de voorlichtingsbehoeften van deze groep patiënten. Dit met als doel een bijdrage te leveren aan het zelfmanagement van de patiënt. Zelfmanagement wordt gedefinieerd als ‘’Het beslissen en handelen van een individu op basis van persoonlijke keuzes om de gevolgen van een aandoening op het leven zo goed mogelijk te beheersen. Het omvat zelfzorg, zelfhulp en zelfregie. Waar wenselijk gebeurt dit in samenwerking met naasten en met ondersteuning van professionals’’ (Barlow, 2001). Voor effectief zelfmanagement zijn kennis van het ziektebeeld en goede begeleiding essentieel. De huidtherapeut kan hierin een belangrijke rol spelen door de patiënt te ondersteunen bij het onder controle houden van de klachten. In het volgende hoofdstuk wordt aan de hand van een uitgangsvraag beschreven welke ondersteuning de huidtherapeut kan bieden bij psoriasis. Uit ervaringen vanuit de patiëntenvereniging is gebleken dat lotgenotencontact ook bijdraagt aan de mate van zelfmanagement van de aandoening.
Huidtherapeutische zorgverlening
Uitgangsvraag
Hoe wordt begeleiding, educatie en advies bij psoriasis door de huidtherapeut uitgevoerd?
Aanbevelingen
- Breng de hulpvraag van de patiënt in kaart en pas hier het begeleidingsplan op aan.
- Vraag de patiënt op welke plekken hij/zij last heeft van (psoriasis)plekken.
- Begeleid de patiënt bij het toepassen van huidzorg die bijdraagt aan de vermindering van psoriasisklachten:
- Geef uitleg over de uitlokkende factoren.
- Bied begeleiding bij het gebruik van indifferente middelen, topicale corticosteroïdzalven, vitamine-D-analogen of een ontschilferingsmiddel.
- Leg aan de patiënt uit dat gebruik van basiszalven essentieel is voor het onderhoud van een gezonde huidbarrière.
- Geef informatie over de werking en juiste gebruik van corticosteroïdzalven, met aandacht voor corticofobie.
- Zoek samen met de patiënt naar het meest geschikte smeerbeleid.
- Geef huidverzorgingsadviezen, afgestemd op de behoefte van de patiënt.
- Evalueer tijdens het vervolgconsult de huid en beoordeel of er verbetering is van de klachten.
- Zorg ervoor dat de patiënt zich gehoord en veilig voelt om over de psychologische klachten van de ziekte te kunnen praten en adviseer, indien nodig, om terug te gaan naar de verwijzer wanneer er behoefte is aan meer ondersteuning op dit gebied.
Overwegingen
Professioneel perspectief
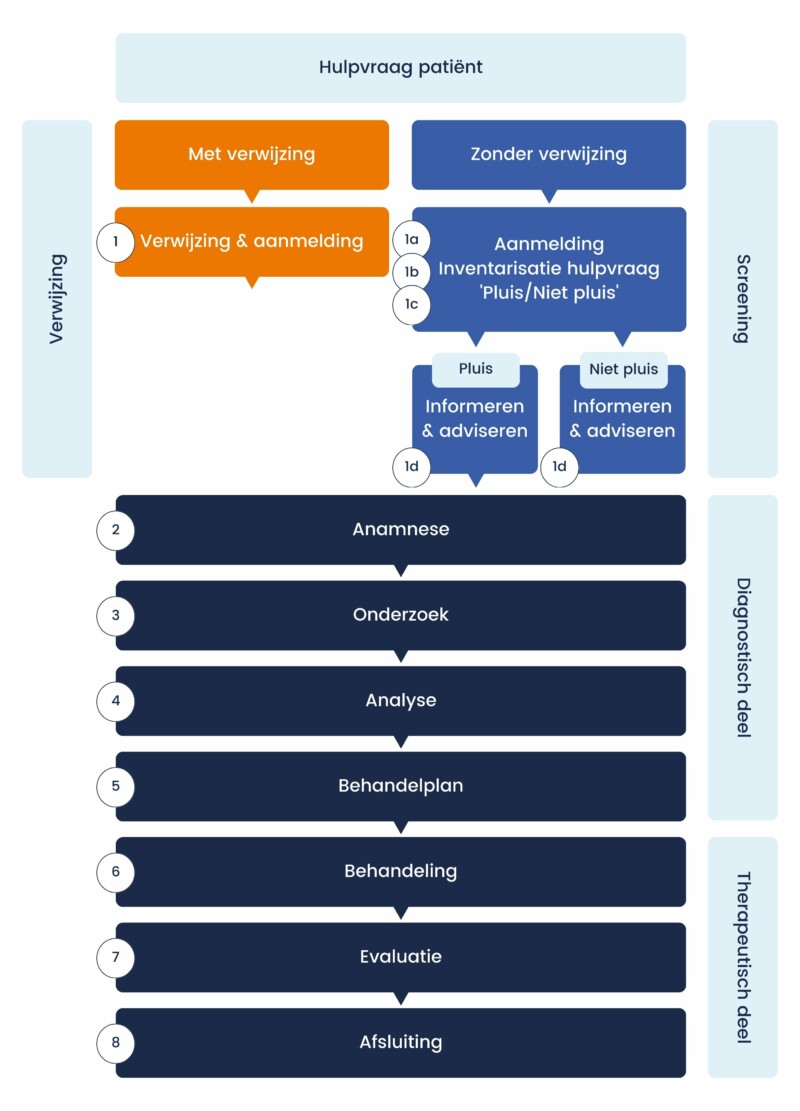
Het doel van de behandelingen van psoriasis is een zo lang mogelijke periode zonder belastende huidverschijnselen of jeuk te bewerkstelligen. De behandeling richt zich op het onder controle krijgen van de klachten. De huidtherapeutische zorg bij psoriasis richt zich op het geven van begeleiding, educatie en advies met als doel het zelfmanagement van de klachten te vergroten. Het onder controle krijgen van de klachten vraagt een goede behandeling en sommige behandelingen vragen hoge mate van zelfzorg van patiënten. Wanneer een patiënt goed geïnformeerd is over de aandoening, de huid en de behandelingen resulteert dit hoogstwaarschijnlijk in een hogere mate van zelfzorg. Daarnaast weet de patiënt dan goed wanneer aan de bel te trekken bij de zorgverleners. Wanneer de klachten onder controle gehouden kunnen worden, kan dit bijdragen aan de verbetering van de kwaliteit van leven. Op basis van het huidtherapeutisch zorgverleningsproces wordt in dit hoofdstuk beschreven hoe de ondersteuning van de huidtherapeut bij psoriasis wordt verleend (zie figuur 1). Het huidtherapeutisch zorgverleningsproces is het proces dat de huidtherapeut doorloopt bij iedere patiënt. Dit wordt ook wel het ‘Huidtherapeutisch Methodisch Handelen’ (HMH) genoemd (NVH, 2017).
Stappenplan huidtherapeut volgens het HMH
- Aanmelding: verzamel de gegevens van de patiënt en de gegevens van de verwijsbrief of voer een screening uit in het kader van directe toegankelijkheid.
- Anamnese- zie ‘Het huidtherapeutisch onderzoek’ voor de vragen die tijdens het consult aan bod moeten komen.
- Onderzoek en bepaling ernst- zie ‘Het huidtherapeutisch onderzoek’.
- Analyse: analyseer de verkregen informatie en toets dit bij de patiënt.
- Behandelplan: stel in samenspraak met de patiënt een behandelplan op.
- Behandeling: geef begeleiding, educatie en advies aan de hand van de thema’s zoals beschreven in checklist (bijlage 3).
- Evaluatie: evalueer de behandeling standaard twee weken na het eerste consult en geef zo nodig (telefonische) vervolgconsulten. Wanneer het behandeldoel is bereikt volgt een eindevaluatie.
- Afsluiting behandeling: bij verslechtering of geen resultaat adviseer je de patiënt contact op te nemen met de verwijzer of huisarts. Vertel de patiënt dat er altijd contact opgenomen kan worden met jouw praktijk bij vragen over de psoriasisklachten, huidverzorging en andere vragen die met psoriasis te maken hebben.
Het huidtherapeutisch onderzoek
De huidtherapeut brengt de hulpvraag, het functioneren en de context (ICF) van de patiënt in kaart (NVH-richtlijn Huidtherapeutische dossiervoering NVH, 2017). Om de hulpvraag van de patiënt in kaart te brengen, is het stellen van goede open vragen belangrijk. Een open communicatie is een basis voor vertrouwen tussen de patiënt en de huidtherapeut. Dit vertrouwen is nodig om de begeleiding en educatie succesvol te kunnen laten zijn.Tijdens de anamnese bespreekt de huidtherapeut altijd:
- De hulpvraag van de patiënt, o.a. door de volgende vraag te stellen: ‘Zijn er nog psoriasisplekken die u hinderen?’ (Uitkomstgerichte zorg psoriasis, 2023)
- Ervaren functioneringsproblemen/klachten.
- Medische (voor)geschiedenis.
- Werk en hobby’s.
- Andere of eerder verleende zorg (ook niet-reguliere zorg).
- Huidige behandeling(en).
- Persoonlijke factoren en externe factoren die van invloed zijn op de klachten.
- Wijze van omgang met functioneringsproblemen.
- Mening van de patiënt over gezondheidstoestand (prognose).
- Verwachting van de patiënt van huidtherapeutische zorg.
- De ervaringen, klachten, angsten, kennis en motivatie van de patiënt.
- De barrières die mensen ondervinden om de benodigde therapie toe te passen.
Behandeling: begeleiding, educatie en zelfmanagement
Er is een checklist opgesteld waarin de onderwerpen weergegeven worden die tijdens consulten van de huidtherapeut in het kader van zelfmanagement kunnen worden besproken. Deze checklist is als bijlage toegevoegd aan deze zorgmodule. De inhoud van het consult wordt afgestemd op de wensen en behoeften van de patiënt en sluit aan bij de informatie die door andere zorgverleners in het zorgtraject is verstrekt. Dit betekent dat het geen ‘afvinklijst’ is, maar de huidtherapeut zal op basis van de behoeften en situatie van de patiënt de gewenste informatie verstrekken.
Balans van gewenste en ongewenste effecten
Het onder controle krijgen van psoriasisklachten vraagt om een hoge mate van zelfzorg, zoals het toepassen van de juiste huidzorg en het gebruik van basiszalven en corticosteroïdzalven. Om dit effectief toe te passen, is kennis essentieel, evenals antwoorden op vragen waar patiënten mee rondlopen. De behandeling door de huidtherapeut bestaat uit begeleiding, advies en educatie aan mensen met psoriasis, zodat zij de vaardigheden ontwikkelen om met de aandoening om te gaan en de klachten onder controle te houden. Wanneer de klachten onder controle zijn, heeft de aandoening een minder negatieve impact op de kwaliteit van leven.
Waarden en voorkeuren van patiënten
Mensen met psoriasis ervaren de aandoening vaak als een zware belasting, die niet alleen invloed heeft op het uiterlijk, maar ook op de mobiliteit en de stemming. Psoriasis is dan ook meer dan de aantasting van de huid. Het heeft daarmee impact op verschillende aspecten van het dagelijks leven. Naast de behandeling van de ziekte met medicatie, is het ook belangrijk dat zorgverleners aandacht heeft voor de impact op (de kwaliteit van) leven, de co-morbiditeiten en de weerbaarheid en het leren omgaan met en accepteren van de psoriasis.
Behandelingen zijn belangrijk voor het verminderen van symptomen, maar het is ook essentieel dat er aandacht is voor de bredere impact van de ziekte. Hoe beter de zorg is afgestemd op de persoonlijke situatie van de patiënt, hoe groter de kans op verbetering van de kwaliteit van leven. Hierdoor zullen de door de patiënt ervaren schaamte, angst, handicap, vooroordeel en stigma evenredig afnemen.
Behandelingen moeten zowel effectief, veilig en passend zijn in het leven van de patiënt. Een therapievorm die makkelijk in de dagelijkse routine geïntegreerd kan worden, is essentieel voor succes op de lange termijn. Voor veel patiënten is de zoektocht naar de passende behandeling zwaar. Door patiënten actief te betrekken bij de keuze van hun behandeling sluit deze beter aan bij hun voorkeuren en behoeften. Hierbij is het belangrijk rekening te houden met de persoonlijke situatie van de patiënt, zoals werk en gezinsverplichtingen. Duidelijke communicatie over de verwachte effecten van de behandeling, het tijdspad voor zichtbare resultaten en wanneer de behandeling geëvalueerd wordt, helpt patiënten om regie te verkrijgen.
Veel patiënten ervaren het dagelijks aanbrengen van indifferente crèmes of zalven als belastend, vooral als de behandeling niet het gewenste effect heeft. Dit kan leiden tot frustratie. Zorgverleners moeten begrip tonen voor deze ervaring en samen met de patiënt zoeken naar behandelingsopties die beter bij hun situatie passen. Ook bij het gebruik van medicatie zoals corticosteroïden of salicylzuur kunnen patiënten zich zorgen maken over bijwerkingen, zoals het dunner worden van de huid. Duidelijke uitleg over de voor- en nadelen van deze behandelingen kan helpen om deze bezorgdheid weg te nemen.
Wanneer patiënten controle hebben over hun aandoening en de behandelingen, voelen ze zich beter in staat om de impact van psoriasis te beheren, wat bijdraagt aan een betere levenskwaliteit. Omdat psoriasis vaak niet volledig te genezen is, maar goed beheersbaar kan worden, is zelfmanagement essentieel. Ondersteuning bij het zelfmanagement is dan ook een belangrijk aspect van goede zorg.
Goed geïnformeerde patiënten kunnen beter zelfzorg toepassen. Wanneer ze begrijpen hoe de ziekte werkt, welke behandelmogelijkheden er zijn en hoe ze hun huid kunnen verzorgen, voelen ze zich competenter in het beheersen van hun aandoening. Het is daarom belangrijk dat de informatie aansluit bij de specifieke behoeften en voorkeuren van de patiënt, bijvoorbeeld in de vorm van folders, video’s of begeleiding bij het uitvoeren van behandelingen.
Omdat veel mensen psoriasis nog steeds zien als een huidaandoening is er te weinig aandacht voor comorbiditeiten. Tijdige communicatie hierover is van groot belang, aangezien mensen met psoriasis vaak ook andere gezondheidsproblemen ervaren. Tijdige signalering kan veel schade voorkomen. Daarnaast kan een goed gecontroleerde psoriasis goed ook comorbiteiten voorkomen. Speciale aandacht moet er zijn voor klachten aan gewrichten en nagels, omdat deze kunnen wijzen op de ontwikkeling van artritis psoriatica.
De sleutel tot succesvolle behandeling van psoriasis ligt in een goede samenwerking tussen de patiënt en de (verschillende) zorgverleners. Wanneer patiënten actief betrokken worden bij hun behandeling en het proces van Samen Beslissen wordt toegepast, voelen zij zich meer gesteund en is de kans op succes groter. Dit persoonlijke, gezamenlijke proces helpt niet alleen bij het fysieke beheer van psoriasis, maar ondersteunt ook de psychologische en sociale aspecten van de ziekte, wat bijdraagt aan een verbeterde kwaliteit van leven. Volgens Psoriasispatiënten Nederland (PN) ligt de nadruk vooral op het gesprek tussen de huidtherapeut en de patiënt; open communicatie en een open manier van vragen stellen zijn essentieel om de hulpvraag van de patiënt goed in kaart te brengen. Het is daarbij belangrijk om meer inzicht te krijgen in het psychosociale welbevinden en de wensen en behoeften van de patiënt. Tot slot is het belangrijk om te controleren of de patiënt de scoringssystemen begrijpt, zodat deze zo nauwkeurig mogelijk kunnen worden ingevuld.
Aanvaardbaarheid en haalbaarheid
In augustus 2022 heeft het Zorginstituut het ‘Verbetersignalement voor mensen met eczeem of psoriasis’ uitgebracht (Zorginstituut, 2022). Dit signalement beschrijft de mogelijkheden om de zorg voor mensen met psoriasis te verbeteren. Een van de belangrijkste conclusies uit het rapport is dat de begeleiding van patiënten niet altijd aansluit op hun voorlichtingsbehoefte met betrekking tot de aandoening en de behandeling. Dit belemmert het optimale proces van samen beslissen. Huidtherapeuten zijn, dankzij hun intensieve vierjarige hbo-opleiding, aangevuld met de post-hbo opleiding ‘Eczeem- en psoriasisbegeleiding voor huidtherapeuten’ en hun kwaliteitsregistratie, bevoegd en bekwaam om begeleiding, educatie en advies te bieden aan mensen met (chronische) huidaandoeningen.
Economische overwegingen en kosteneffectiviteit
De huidtherapeutische zorg bij psoriasis richt zich op het bieden van laagdrempelige begeleiding, educatie en advies die aansluit bij de persoonlijke voorlichtingsbehoefte van een patiënt. Dit vergroot de mate van zelfmanagement van de patiënt en draagt bij aan de vermindering van de klachten. Het verbeteren van de uitvoering van passende zorg voor deze patiënten draagt bij aan minder zorgbehoefte (inzet zorgprofessionals en patiëntzorgvraag). Door de implementatie van deze zorgsubstitutie kan uit behandeldata inzicht worden verkregen in de verhouding tussen de effectiviteit van een behandeling en de kosten die gemaakt moeten worden om dit effect te bereiken.
Organisatie van zorg
Uitgangsvraag
Hoe dient de huidtherapeutische begeleiding voor mensen met psoriasis georganiseerd te worden?
Aanbevelingen
- Houd rekening met de stepped care benadering.
- Stel de benodigde zorg vast op basis van het zorgprofiel.
- Geef als huidtherapeut terugkoppeling aan de verwijzer over de progressie.
- Adviseer de patiënt contact op te nemen met de verwijzer indien zowel de patiënt als de huidtherapeut gezamenlijk besluiten dat er onvoldoende verbetering is.
- Zoek de samenwerking met de zorgverleners zoals de huisarts, openbaar apotheker, jeugdarts, verpleegkundige/VS en dermatoloog/PA in de regio.
Overwegingen
Binnen de organisatie van zorg voor mensen met psoriasis staat een stepped care benadering centraal. Stepped care houdt in dat de behandeling afgestemd wordt op de behoeften van de patiënt, waarbij complexere interventies pas worden overwogen als eenvoudigere interventies onvoldoende resultaat opleveren. Aangezien verschillende zorgprofessionals betrokken zijn bij de behandeling van patiënten met psoriasis, is het essentieel om helder te beschrijven hoe de huidtherapeutische zorg georganiseerd dient te worden. Om deze reden zijn zorgprofielen opgesteld, zie bijlage 2.
Deze zorgprofielen zijn gebaseerd op de ernst van de psoriasis en geven aan welke zorg nodig is. De hulpvraag kan per patiënt aanzienlijk verschillen. Factoren zoals werk, hobby’s, seizoenen en persoonlijke omstandigheden vereisen een op maat gemaakte aanpak. Daarom zijn de ernstscores niet de enige factor bij het bepalen van het zorgprofiel, ook het effect op de kwaliteit van leven wordt meegenomen.
Zorg door een huidtherapeut kan worden verkregen via een verwijzing of directe toegankelijkheid, waarbij de patiënt zonder verwijzing van een arts een huidtherapeut kan bezoeken. Ook zonder verwijzing begint de zorg voor patiënten met psoriasis met de diagnosestelling en behandeling door de behandelaar.
Balans van gewenste en ongewenste effecten
Een duidelijke beschrijving van de afbakening van begeleiding, educatie en advies en de plaats in de psoriasiszorg draagt bij aan het draagvlak voor deze zorg. Het bieden van gepersonaliseerde begeleiding, educatie en advies draagt volgens het ‘Verbetersignalement voor mensen met eczeem of psoriasis’ (Zorginstituut, 2022) bij aan het leveren van passende zorg voor mensen met psoriasis.
Waarden en voorkeuren van patiënten
Patiënten willen weten wanneer en bij wie ze terechtkunnen. Duidelijke zorgprofielen helpen onder- en overbehandeling te voorkomen. Patiënten willen de juiste zorg ontvangen bij ernstige psoriasis-klachten, maar ook milde klachten tijdig aanpakken om verergering te voorkomen.
Aanvaardbaarheid en haalbaarheid
De NVH is nauw betrokken geweest bij de totstandkoming van het ‘Verbetersignalement voor mensen met eczeem en psoriasis’ (Zorginstituut, 2022). De huidtherapeutische begeleiding, educatie en advies bij psoriasis sluit aan bij de verbeterdoelen van het Zorginstituut voor passende psoriasiszorg in Nederland. De inhoud van deze zorgmodule is in samenwerking met andere zorgverleners en patiëntvertegenwoordigers samengesteld. Dit bevordert de inzet en het draagvlak van de huidtherapeut voor deze zorgverlening en zorgt voor duidelijke kaders en afbakening. Een goede samenwerking tussen verwijzer, overige zorgverleners en huidtherapeut is cruciaal om de behandeling, begeleiding, educatie en advies op elkaar af te stemmen voor de patiënt.
Economische aspecten en kosteneffectiviteit
Behandeling volgens de principes van ‘stepped care’, of getrapte zorg, is bedoeld om psoriasispatiënten de meest effectieve en doelmatige behandeling te bieden, passend bij de aard en ernst van de klachten. Dit voorkomt onder- en overbehandeling en zorgt voor een gerichte aanpak. Door te beginnen met de minst intensieve en meest kosteneffectieve begeleiding kunnen middelen beter worden benut, wat kan leiden tot lagere zorgkosten en minder belasting van de gezondheids-zorgsystemen. Dit kan de toegankelijkheid van zorg verbeteren doordat patiënten op verschillende zorgniveaus toegang krijgen, afhankelijk van hun behoeften. Dit is vooral nuttig voor mensen met milde tot matige symptomen.
Stepped care moedigt ook een voortdurende evaluatie van de effectiviteit van de begeleiding aan. Als een patiënt niet voldoende vooruitgang boekt, kan de huidtherapeut overstappen naar intensievere begeleiding. Dit bevordert een patiëntgerichte benadering, waarbij de voorkeuren en unieke omstandigheden van de patiënt worden meegenomen bij het bepalen van de beste zorgopties. Door in een vroeg stadium in te grijpen met minder intensieve behandelingen, kan stepped care helpen bij het voorkomen van verergering van symptomen en ernstigere aandoeningen.
Referenties
- Huidarts Psoriasis. Geraadpleegd op 08-08-2024 via: https://www.huidarts.com/huidaandoeningen/psoriasis/
- Huidziekten Psoriasis. Geraadpleegd op 08-08-2024 via: https://www.huidziekten.nl/zakboek/dermatosen/ptxt/Psoriasis.htm
- Ministerie van Volksgezondheid, Welzijn en Sport 2024. Geraadpleegd op 09=08-2024 via: https://www.vzinfo.nl/chronische-aandoeningen-en-multimorbiditeit/leeftijd-en-geslacht#:~:text=Ruim%2010%20miljoen%20mensen%20met,uitzicht%20is%20op%20volledig%20herstel.
- NHG-standaard psoriasis 2014. Geraadpleegd op 08-08-2024 via: https://richtlijnen.nhg.org/standaarden/psoriasis
- NVDV Richtlijn Psoriasis 2023. Geraadpleegd op 08-08-2024 via: https://richtlijnendatabase.nl/richtlijn/psoriasis/startpagina_-_psoriasis2.html
- Programma Uitkomstgerichte Zorg, Uitkomstset – Psoriasis. Geraadpleegd op 18-10-2024 via: https://www.uitkomstgerichtezorg.nl/documenten/2023/03/09/uitkomstenset—psoriasis
- Rapp, S. R., Feldman, S. R., Exum, M. L., Fleischer, A. B., Jr, & Reboussin, D. M. (1999). Psoriasis causes as much disability as other major medical diseases. Journal of the American Academy of Dermatology, 41(3 Pt 1), 401–407. https://doi.org/10.1016/s0190-9622(99)70112-x
- WHO https://www.who.int/docs/default-source/ncds/psoriasis-info-sheet-3.pdf?sfvrsn=a5d14e81_2
- Zorginstituut Nederland. Farmacotherapeutisch Kompas. Beschikbaar via https://farmacotherapeutischkompas.nl
- Zorginstituut Nederland 2019. Zinnige Zorg – Rapport screeningsfase Ziekten van huid en onderhuid. Geraadpleegd op 09-08-2-24 via: https://www.zorginstituutnederland.nl/publicaties/rapport/2019/09/10/zinnige-zorg—rapport-screeningsfase-ziekten-van-huid-en-onderhuid
Bijlagen
Bijlage 1 - Vragenlijsten
Bijlage 2 - Zorgprofielen
Zorgprofiel 1
Criteria
Er is sprake van een lichte uitgebreidheid van de huidafwijkingen (< 5% van het totale huidoppervlak) en/of het effect van de psoriasis op de kwaliteit van leven is klein.Uitgangspunt
Vanwege het chronisch intermitterende verloop van psoriasis gedurende meerdere jaren (kinderleeftijd) tot decennia (adolescenten/volwassenen), richt zorgprofiel 1 zich op begeleiding, educatie en advies.Het doel is om de patiënt te leren de juiste huidverzorging toe te passen en om eventuele triggers die klachten uitlokken te herkennen. Dankzij deze begeleiding kan de patiënt zelfstandig aan de slag en contact opnemen met de verwijzer of huidtherapeut bij vragen, exacerbaties of andere klachten die niet onder controle zijn. Patiënten kunnen terecht voor één tot maximaal drie consulten bij de huidtherapeut.
Wanneer contact met verwijzer
- Bij aanhoudende angst voor topicale corticosteroïden.
- Als huidklachten optreden die niet passen binnen het gebruikelijke patroon van psoriasis.
- Wanneer klachten na 3-4 weken niet verminderen ondanks adequaat toepassen van basisbehandeling.
- Bij actieve, nog onbehandelde, gewrichtsklachten, oogklachten of andere klachten die verband houden met psoriasis.
- Bij psychosociale klachten die meer ondersteuning vereisen dan de emotionele ondersteuning die de huidtherapeut biedt.
Wanneer contact met of verwijzen naar de apotheker
- Bij vragen omtrent het juiste gebruik en bijwerkingen van de corticosteroïden en over indifferente middelen.
Zorgprofiel 2
Criteria
Er is sprake van een matig ernstige uitgebreidheid van de huidafwijkingen (5 tot 10% van het totale huidopppervlak) en/of effect van het psoriasis op de kwaliteit van leven is tamelijk.Uitgangspunt
Zorgprofiel 2 richt zich op het onder controle krijgen van de klachten. De begeleiding, educatie en advies zijn gericht op het leren van de patiënt om de juiste huidverzorging toe te passen, triggers die klachten uitlokken te herkennen, het juiste gebruik van corticosteroïdzalven volgens de FTU. Daarnaast wordt er gewerkt met een smeer- en afbouwschema om klachten te verminderen en/of onder controle te houden.Er wordt ook aandacht besteed aan de impact van de klachten op de kwaliteit van leven. De huidtherapeut biedt emotionele ondersteuning bij het omgaan met de chronische huidaandoening en evalueert de progressie na 2 weken. Na 12 weken volgt een eindevaluatie met de patiënt.Dankzij de begeleiding kan de patiënt zelfstandig aan de slag en contact opnemen met de verwijzer of huidtherapeut bij vragen, exacerbaties of andere klachten die niet onder controle zijn. Het verschil tussen zorgprofiel 1 en 2 is dat de begeleiding in profiel 2 intensiever is en dat er mogelijk meer consulten nodig zijn om de effectiviteit te monitoren en indien nodig bij te sturen in het smeer- en afbouwschema.
Wanneer contact met de verwijzer
- Wanneer klachten na 4 weken niet verminderen ondanks adequaat toepassen van de behandeling.
- Bij infectieverschijnselen zoals roodheid, zwelling, pijn, warmte, vocht en afscheiding.
- Bij aanhoudende angst voor corticosteroïdzalven (corticofobie).
- Bij psychosociale klachten die om meer ondersteuning vereisen dan de emotionele ondersteuning die de huidtherapeut biedt.
- Als huidklachten optreden die niet passen binnen het gebruikelijke patroon van psoriasis.
- Bij actieve, nog onbehandelde, gewrichtsklachten, oogklachten of andere klachten die verband houden met psoriasis.
Wanneer contact met of verwijzen naar de apotheker
- Bij vragen over het juiste gebruik van de corticosteroïden en over indifferente middelen.
Zorgprofiel 3
Criteria
Er is sprake van een ernstige uitgebreidheid van de huidafwijkingen (>10% van het totale huid-oppervlak) en/of effect van het psoriasis op de kwaliteit van leven is zeer groot tot extreem groot.
Uitgangspunt
Zorgprofiel 3 richt zich op het onder controle krijgen van de klachten. De begeleiding, educatie en advies zijn gericht op het leren van de patiënt om de juiste huidverzorging toe te passen, triggers die klachten uitlokken te herkennen, het juiste gebruik van corticosteroïdzalven volgens de FTU. Daarnaast wordt er gewerkt met een smeer- en afbouwschema om klachten te verminderen en/of onder controle te houden.Er wordt ook aandacht besteed aan de impact van de klachten op de kwaliteit van leven. De huidtherapeut biedt emotionele ondersteuning bij het omgaan met de chronische huidaandoening. Als de impact van de klachten op de kwaliteit van leven groot tot extreem groot is, zal de huidtherapeut extra alert zijn op psychosociale klachten waarvoor aanvullende hulp nodig is. Het verschil tussen zorgprofiel 2 en 3 is dat de begeleiding in profiel 3 intensiever kan zijn, wat kan leiden tot een groter aantal consulten voor effectieve monitoring en bijsturing in zorgprofiel 3.
Wanneer contact met de verwijzer
- Wanneer klachten na 4 weken niet verminderen ondanks adequaat toepassen van de behandeling.
- Bij infectieverschijnselen zoals roodheid, zwelling, pijn, warmte, vocht en afscheiding.
- Bij aanhoudende angst voor voedselallergieën en corticosteroïdzalven (corticofobie).
- Psychosociale klachten die om meer ondersteuning vereisen dan de emotionele ondersteuning die de huidtherapeut biedt.
- Als huidklachten optreden die niet passen binnen het gebruikelijke patroon van psoriasis.
- Bij actieve, nog onbehandelde, gewrichtsklachten, oogklachten of andere klachten die verband houden met psoriasis.
Wanneer contact met of verwijzen naar de apotheker
Bij vragen omtrent het juiste gebruik van de corticosteroïden en over indifferente middelen.
Bijlage 3 - Checklist tijdens consult
De onderstaande checklist is bedoeld voor de huidtherapeut om tijdens het consult te gebruiken.
| Onderwerp: | Geef uitleg over: |
| Algemeen |
|
| Behandeling- Indifferente middelen |
|
| Behandeling- Ontschilferingsmiddelen |
|
| Behandeling- Vitamine-D-analoog zalf |
|
| Behandeling- Topicale corticosteroïden |
Geef, indien van toepassing, ook uitleg over:
|
| Verbandpakken |
|
| Leefstijladviezen |
|
| Jeuk |
|
| Impact van psoriasis |
|
| Aanvullende informatie (meegeven) |
| Onderwerp: | Geef uitleg over: |
| Algemeen |
|
| Behandeling- Indifferente middelen |
|
| Behandeling- Ontschilferingsmiddelen |
|
| Behandeling- Vitamine-D-analoog zalf |
|
| Behandeling- Topicale corticosteroïden |
Geef, indien van toepassing, ook uitleg over:
|
| Verbandpakken |
|
| Leefstijladviezen |
|
| Jeuk |
|
| Impact van psoriasis |
|
| Aanvullende informatie (meegeven) |
